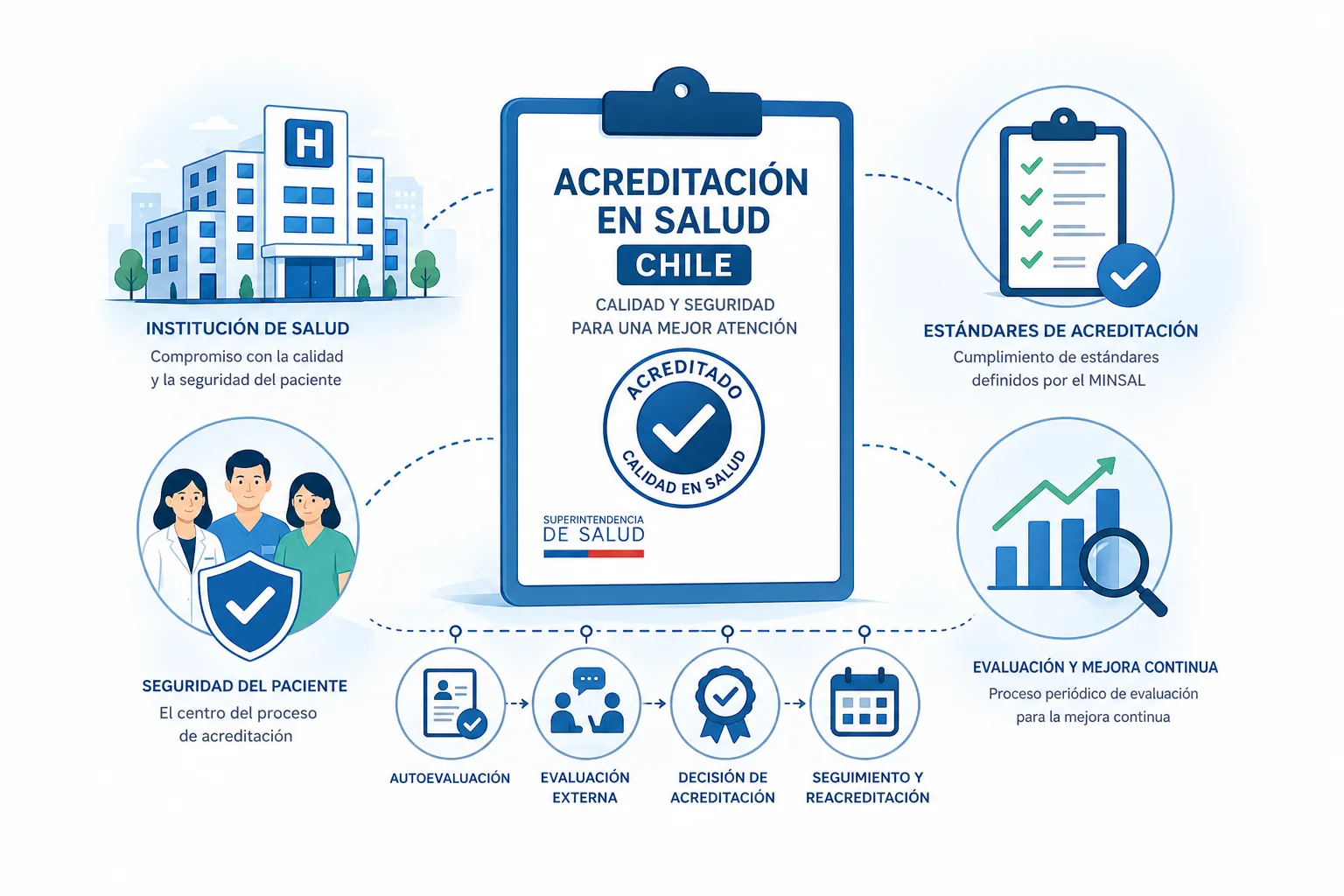
TL;DR - Resumen Ejecutivo
La acreditación en salud es un proceso de evaluación externa que verifica si un prestador institucional (hospital, clínica, laboratorio) cumple con los estándares de calidad definidos por la Superintendencia de Salud de Chile. Establecida por la Ley 19.937 y reglamentada en 2007, es legalmente voluntaria pero obligatoria de facto para acceder a convenios GES/AUGE, FONASA e Isapres. Tiene una vigencia de 3 años, requiere preparación de 18-36 meses y tiene un costo total de $25-150 millones CLP según complejidad. Los acreditadores evalúan 9 ámbitos que incluyen seguridad del paciente, gestión clínica, recurso humano y trazabilidad de medicamentos y dispositivos médicos. La acreditación es distinta de la certificación internacional (JCI, ISO) y de la autorización sanitaria de la SEREMI.
Definición Oficial
La acreditación en salud es el proceso periódico de evaluación, basado en la aplicación de estándares previamente definidos por el Ministerio de Salud, mediante el cual una entidad acreditadora autorizada por la Superintendencia de Salud certifica que un prestador institucional cumple con dichos estándares de calidad y seguridad asistencial (Ley 19.937 y Decreto 18/2009). Es la garantía pública de que la institución opera bajo niveles mínimos de calidad reconocidos por la autoridad sanitaria.
¿Qué significa acreditación en salud? Explicación detallada
La acreditación en salud es uno de los pilares del Sistema Nacional de Garantías Explícitas en Salud (Plan AUGE/GES) instituido en Chile en 2005. Su lógica es simple: si el Estado garantiza a la población acceso oportuno a 87 problemas de salud prioritarios, debe asegurar también que los prestadores que ejecutan esas garantías cumplan con un mínimo de calidad. La acreditación es el mecanismo de verificación de ese mínimo.
En términos prácticos, una institución acreditada ha demostrado ante terceros independientes que:
- Tiene procesos documentados para las prestaciones que ofrece (protocolos clínicos, manuales operativos, procedimientos de seguridad).
- Cuenta con personal competente formalmente capacitado para los servicios que entrega.
- Mantiene registros clínicos confiables y sistemas de información para gestión asistencial.
- Garantiza la seguridad del paciente mediante prevención de eventos adversos, trazabilidad de medicamentos y dispositivos, control de infecciones.
- Tiene infraestructura y equipamiento adecuado al nivel de complejidad declarado.
- Aplica un sistema de mejoramiento continuo con indicadores y revisiones periódicas.
La acreditación no garantiza ausencia de errores, pero sí garantiza que existen procesos para detectarlos, aprender de ellos y prevenir su repetición. Para el paciente, es la diferencia entre una institución que improvisa y una que opera con disciplina técnica.
Acreditación ≠ Autorización Sanitaria SEREMI
Es un error común confundir acreditación con autorización sanitaria. La autorización sanitaria la otorga la SEREMI de Salud y es el permiso básico para operar (infraestructura mínima, equipamiento, profesionales habilitados). La acreditación la emite la Superintendencia de Salud y certifica calidad asistencial bajo estándares específicos. Toda institución acreditada tiene autorización sanitaria, pero no toda autorización sanitaria implica acreditación.
Marco legal de la acreditación en salud en Chile
El sistema de acreditación chileno tiene una arquitectura jurídica sólida construida desde 2004. Conocer su jerarquía normativa es clave para interpretar correctamente sus alcances y obligaciones.
| Norma | Año | Contenido |
|---|---|---|
| Ley 19.937 | 2004 | Reforma de Salud. Crea la Superintendencia de Salud y establece el Sistema Nacional de Acreditación. |
| Decreto 15/2007 | 2007 | Reglamento del Sistema de Acreditación para los Prestadores Institucionales de Salud. |
| Decreto 18/2009 | 2009 | Modifica y complementa el Decreto 15/2007. Consolida el reglamento operativo vigente. |
| Manuales de Estándares | Vigentes | Documentos técnicos publicados por la Superintendencia con los estándares evaluables por tipo de prestador. |
| Pautas de Cotejo | Vigentes | Instrumentos de evaluación operativa que utilizan los acreditadores en terreno. |
| Norma Técnica 226 y 247 | 2014/2025 | Estándares específicos de trazabilidad en salud que se integran a los requisitos de acreditación. |
La Ley 19.937 es la base constitucional del sistema; los decretos 15/2007 y 18/2009 son el reglamento operativo; los manuales de estándares son los criterios concretos evaluables; las pautas de cotejo son las herramientas de auditoría. Todo prestador que aspire a acreditarse debe trabajar sobre los manuales, pero conociendo el marco legal superior que les da sustento.
¿Quién acredita en salud en Chile? Superintendencia y entidades acreditadoras
Una pregunta frecuente es quién acredita en salud. La respuesta tiene dos niveles: el regulador y los ejecutores. Entender la diferencia evita confusiones costosas al iniciar un proceso.
Superintendencia de Salud — el Regulador
La Superintendencia de Salud es la autoridad pública responsable del sistema. Sus funciones incluyen: definir y publicar los estándares de acreditación, autorizar a las entidades acreditadoras (y supervisarlas), emitir las resoluciones finales de acreditación, mantener el Registro Público de Prestadores Acreditados consultable en línea, y fiscalizar el cumplimiento durante la vigencia. La Superintendencia no realiza la evaluación en terreno; eso lo hacen las entidades acreditadoras.
Entidades Acreditadoras — los Ejecutores
Las entidades acreditadoras son empresas privadas independientes autorizadas por la Superintendencia de Salud. Realizan la evaluación en terreno con un equipo de profesionales evaluadores, redactan el informe técnico y emiten la recomendación. Cada entidad acreditadora compite por los contratos con los prestadores; el prestador elige libremente con cuál trabajar entre las autorizadas. En Chile existen aproximadamente 10 entidades acreditadoras autorizadas, listadas públicamente en el sitio web de la Superintendencia de Salud.
Esta arquitectura separa el rol regulatorio del rol ejecutor para evitar conflictos de interés: la Superintendencia define las reglas y supervisa, pero no recibe pago por evaluar. Las entidades acreditadoras compiten por servicios, pero no definen las reglas. Es un modelo análogo al sistema de auditoría externa contable: el SII fiscaliza, pero las auditorías las hacen empresas privadas autorizadas.
SEREMI de Salud no acredita
La SEREMI de Salud es la autoridad sanitaria regional y otorga la autorización sanitaria de funcionamiento (un permiso previo a operar), pero no participa en el proceso de acreditación. Si te dijeron que necesitas "acreditación de la SEREMI" probablemente se refieren a la autorización sanitaria, no a la acreditación de calidad. Son procesos distintos con autoridades distintas.
¿Es obligatoria la acreditación en salud?
Esta es la pregunta más recurrente y tiene una respuesta dual: jurídicamente voluntaria, prácticamente obligatoria. La distinción es importante porque define la estrategia institucional.
Obligatoria de facto: 4 razones determinantes
- Convenios GES/AUGE con FONASA: Por ley, FONASA solo puede otorgar prestaciones GES en prestadores acreditados. Sin acreditación, no se accede al financiamiento de las 87 patologías garantizadas.
- Convenios con Isapres: La mayoría de Isapres exige acreditación vigente para mantener convenios prestador-financiador, especialmente para alta complejidad.
- Licitaciones públicas: Las bases de ChileCompra y licitaciones de servicios de salud pública incluyen la acreditación como requisito habilitante.
- Prestaciones de alta complejidad: Procedimientos como cardiocirugía, neurocirugía, oncología compleja y trasplantes requieren acreditación específica del servicio.
Para una institución de salud privada que aspire a operar en convenios y mercados regulados, no acreditarse equivale a quedar fuera de aproximadamente el 60-80% del mercado nacional. Para hospitales públicos de la red asistencial, la acreditación es mandato del Ministerio de Salud y forma parte de los compromisos de gestión.
¿Qué prestadores institucionales acreditan en salud?
El sistema chileno reconoce diferentes tipos de prestadores y para cada uno existe un manual de estándares específico. Esta especialización busca que los criterios de evaluación sean realistas y aplicables al tipo de servicio que efectivamente se presta.
1 Atención Cerrada
Hospitales y clínicas con hospitalización. Subdivisión por complejidad: alta, mediana y baja. Es el manual más completo (más de 130 estándares evaluables).
2 Atención Abierta
Centros de salud familiar (CESFAM), consultorios, centros médicos ambulatorios. Manual diferenciado para atención primaria pública y privada.
3 Servicios de Apoyo
Laboratorios clínicos, servicios de imagenología, servicios de esterilización, bancos de sangre. Cada uno con manual propio.
4 Servicios Especializados
Centros de diálisis, servicios de quimioterapia, hemodinamia, oxigenoterapia ambulatoria, atención psiquiátrica cerrada.
5 Centros Ambulatorios Complejos
Establecimientos que realizan procedimientos quirúrgicos sin pernoctación pero con anestesia y recuperación.
6 Atención Domiciliaria
Servicios de hospitalización domiciliaria y atención de pacientes crónicos en el hogar bajo modelos institucionales.
Los prestadores individuales (médicos, enfermeras y otros profesionales en consulta privada) no se acreditan; se inscriben en el Registro Nacional de Prestadores Individuales gestionado también por la Superintendencia de Salud, pero ese es un proceso distinto que verifica títulos profesionales y especialidades.
Vigencia de la acreditación: ¿cada cuánto se renueva?
Una de las consultas más frecuentes en buscadores es sobre la duración de la acreditación. La respuesta es clara y está fijada en el reglamento.
Vigencia oficial: 3 años
La acreditación en salud tiene una vigencia de 3 años desde la fecha de la resolución que la otorga, según el Decreto 18/2009. Antes del vencimiento, el prestador institucional debe iniciar un nuevo proceso de acreditación con una entidad acreditadora autorizada para mantener su condición de prestador acreditado de forma continua.
Durante el período de vigencia, la Superintendencia de Salud puede realizar:
- Auditorías de seguimiento programadas para verificar el mantenimiento de los estándares.
- Auditorías reactivas ante denuncias de pacientes o eventos centinela reportados en la institución.
- Revisiones documentales de indicadores y reportes obligatorios.
Si en estas verificaciones se detectan incumplimientos graves, la Superintendencia puede dictar medidas que van desde planes de mejoramiento obligatorios hasta la revocación de la acreditación antes de los 3 años. Esto último es excepcional pero ha ocurrido.
Recomendamos iniciar la preparación para reacreditación al menos 12 meses antes del vencimiento, considerando que el proceso completo (autoevaluación, mejoras, evaluación, resolución) toma típicamente 9-15 meses. No es excepcional encontrar instituciones que pierden la continuidad por iniciar tarde.
Estándares de acreditación: los 9 ámbitos evaluados
El manual de acreditación de la Superintendencia organiza los estándares en 9 ámbitos que abarcan la totalidad de la operación del prestador. Cada ámbito contiene componentes y elementos medibles concretos. Conocerlos es el primer paso para cualquier autoevaluación.
| # | Ámbito | Foco principal |
|---|---|---|
| 1 | Dignidad del Paciente (DP) | Derechos, información, consentimiento informado, privacidad, confidencialidad, atención culturalmente pertinente. |
| 2 | Gestión Clínica (GCL) | Protocolos clínicos, gestión de medicamentos, gestión de dispositivos, prevención de eventos adversos, control de infecciones. |
| 3 | Acceso, Oportunidad y Continuidad (AOC) | Tiempos de espera, gestión de listas, continuidad asistencial, derivación entre niveles de atención. |
| 4 | Competencias del Recurso Humano (RH) | Capacitación formal, mantención de competencias, evaluación de desempeño, certificación profesional. |
| 5 | Registros (REG) | Ficha clínica, registros asistenciales, integridad documental, retención de información, sistemas de información clínica. |
| 6 | Seguridad del Equipamiento (EQ) | Mantención preventiva, calibración, gestión del ciclo de vida, trazabilidad de equipos médicos. |
| 7 | Seguridad de las Instalaciones (INS) | Infraestructura física, planes de emergencia, seguridad antisísmica, control de accesos, gestión de residuos. |
| 8 | Servicios de Apoyo (APO) | Laboratorio, imagenología, farmacia, esterilización, alimentación, lavandería. Apoyo asistencial integrado. |
| 9 | Mejoramiento Continuo (MEJ) | Indicadores de calidad, auditorías internas, gestión de eventos adversos, ciclos de mejora documentados. |
En el manual de atención cerrada de alta complejidad, estos 9 ámbitos contienen más de 130 estándares evaluables, cada uno con elementos medibles concretos. La preparación implica revisar cada elemento y demostrar evidencia de cumplimiento. No es un proceso que se improvise en pocos meses.
Estándares de cumplimiento obligatorio vs. recomendado
Dentro de cada ámbito, los estándares se clasifican como obligatorios (de cumplimiento total para acreditarse) y recomendados (cuyo incumplimiento no impide la acreditación pero sí baja el porcentaje global). El manual define el porcentaje mínimo de cumplimiento por ámbito y global. Una institución puede acreditarse con observaciones, pero no con incumplimientos en estándares obligatorios.
Proceso de acreditación paso a paso
El proceso completo desde la decisión de acreditarse hasta la resolución final toma típicamente entre 18 y 36 meses. Conocer las fases evita expectativas irreales y permite planificar adecuadamente.
Decisión institucional y gobernanza
Compromiso del directorio o gerencia general. Designación de un coordinador de acreditación (rol full-time o muy alta dedicación). Conformación de un comité multidisciplinario (calidad, dirección médica, enfermería, farmacia, abastecimiento, RRHH, infraestructura, sistemas).
Autoevaluación inicial (3-6 meses)
Aplicación del manual de estándares y pauta de cotejo correspondiente al tipo de prestador. Mapeo de cumplimiento actual. Identificación de brechas críticas. Generación del primer plan de cierre de brechas con responsables y plazos.
Implementación de mejoras (6-18 meses)
Etapa más larga y costosa. Documentación de protocolos, capacitación masiva del personal, implementación de sistemas de información, mejoras de infraestructura, instalación o ajuste de equipamiento, definición e implementación de indicadores. Idealmente conducida con asesoría externa especializada.
Solicitud y selección de entidad acreditadora (1-2 meses)
Cotización con varias entidades acreditadoras autorizadas. Negociación de honorarios y agenda. Firma de contrato. Preparación logística de la visita (espacios, equipos de respaldo, agenda de entrevistas).
Visita de evaluación en terreno (3-7 días)
Equipo de 3-5 evaluadores recorre el establecimiento. Revisa documentación, entrevista al personal, observa procesos clínicos, audita registros, verifica infraestructura y equipamiento. Es la etapa visible pero más corta del proceso.
Informe del acreditador (4-8 semanas)
La entidad acreditadora elabora su informe técnico con resultados por ámbito y elementos. Identifica observaciones, hallazgos y nivel de cumplimiento. Este informe se entrega al prestador y a la Superintendencia de Salud.
Resolución de la Superintendencia (8-12 semanas)
La Superintendencia analiza el informe y emite resolución: acreditación, acreditación con observaciones (con plan de mejoramiento) o no acreditación. La resolución es el documento legal con la vigencia oficial.
Tras la resolución, el prestador queda inscrito en el Registro Público de Prestadores Acreditados con su vigencia y nivel. La operación post-acreditación implica mantener los estándares para superar auditorías de seguimiento y prepararse para la reacreditación al término del trienio.
¿Cuánto cuesta acreditar un hospital o clínica?
El costo total de acreditarse combina dos componentes muy distintos: el arancel de la entidad acreditadora (lo que se paga por el servicio de evaluación) y la inversión interna en preparación (lo que cuesta llegar al estándar). El segundo es típicamente mucho mayor que el primero.
| Tipo de prestador | Arancel acreditador | Inversión interna | Costo total |
|---|---|---|---|
| Centro de salud / consultorio | $3-8 millones CLP | $5-15 millones CLP | $8-23 millones |
| Laboratorio clínico | $5-12 millones | $10-25 millones | $15-37 millones |
| Centro ambulatorio complejo | $8-15 millones | $20-50 millones | $28-65 millones |
| Clínica mediana complejidad | $15-25 millones | $40-100 millones | $55-125 millones |
| Hospital alta complejidad | $25-35 millones | $80-150 millones | $105-185 millones |
La inversión interna se distribuye típicamente en: capacitación (20-25%), sistemas de información y trazabilidad (25-35%), mejoras de infraestructura y equipamiento (20-30%), consultoría externa especializada (10-15%) y dedicación de personal interno (10-15%).
El ROI de la acreditación
El retorno de inversión de la acreditación es claro pero indirecto: acceso a convenios GES/AUGE/Isapres (representan 40-70% del flujo en clínicas privadas), reducción de eventos adversos costosos, mejora reputacional, posibilidad de licitar contratos públicos y menor riesgo legal. Una clínica mediana que pierde la acreditación pierde típicamente el 50-60% de sus ingresos en menos de 12 meses, lo que dimensiona el costo real de no acreditarse.
¿Qué pasa si un hospital no acredita?
Las consecuencias de no acreditarse son severas y se acumulan en el tiempo. No es un riesgo abstracto: es una pérdida medible y predecible de ingresos, oportunidades y posición competitiva.
Consecuencias concretas de no acreditarse
- Pérdida de convenios GES/AUGE: FONASA solo paga prestaciones GES en prestadores acreditados. Las 87 patologías garantizadas representan más del 30% de la actividad asistencial nacional.
- Restricción de convenios Isapre: Las isapres requieren acreditación para mantener prestadores en sus redes preferentes. Sin acreditación se pasa a tarifas de libre elección con peor rentabilidad.
- Exclusión de licitaciones públicas: Servicios de salud, FF.AA., Carabineros y Mutuales exigen acreditación vigente como requisito habilitante.
- Imposibilidad de alta complejidad: Cardiocirugía, neurocirugía, trasplantes, oncología compleja requieren acreditación específica del servicio.
- Deterioro reputacional: El Registro Público de Prestadores Acreditados es consultado por pacientes, periodistas y medios. Un prestador no acreditado es rápidamente identificable.
- Mayor exposición legal: En demandas por mala práctica, la falta de acreditación se interpreta como evidencia de no cumplir estándares mínimos de calidad.
- Pérdida de competitividad: Aseguradoras internacionales y empresas con seguros corporativos prefieren redes acreditadas.
El impacto agregado típico para una clínica privada de mediana complejidad que pierde la acreditación es una caída de ingresos del 40-60% en 12-18 meses. Para hospitales públicos, las consecuencias incluyen sanciones administrativas, intervención del MINSAL y pérdida de convenios institucionales.
Acreditación vs. certificación hospitalaria: las diferencias clave
Existe confusión recurrente entre acreditación y certificación hospitalaria. Aunque a veces se usan como sinónimos, son procesos distintos con efectos legales y comerciales muy diferentes.
| Característica | Acreditación (Chile) | Certificación (ISO/JCI) |
|---|---|---|
| Autoridad emisora | Superintendencia de Salud | Organismo certificador internacional |
| Naturaleza | Regulada por ley nacional | Voluntaria sin efectos regulatorios directos |
| Estándares | Manuales nacionales por tipo de prestador | Normas internacionales (ISO 9001, JCI, ISQua) |
| Vigencia | 3 años | 1-3 años según norma |
| Efectos legales | Acceso a GES/AUGE, FONASA, Isapres | Reputacional, comercial, internacional |
| Costo típico | $25-150 millones CLP | $50-300 millones CLP (JCI) |
| Foco | Cumplimiento mínimo verificable | Mejora continua y excelencia |
La acreditación nacional es indispensable para operar en el sistema chileno; la certificación internacional es opcional pero cada vez más valorada por aseguradoras globales y pacientes internacionales. Lo habitual en clínicas privadas de excelencia es tener ambas: acreditación nacional como requisito y JCI o ISO como diferenciador.
Acreditación nacional vs. internacional: JCI, ISQua y otras
El ecosistema internacional de acreditación incluye varios actores reconocidos. Conocer las diferencias permite decidir qué buscar según los objetivos institucionales.
Joint Commission International (JCI)
JCI es la acreditación internacional de mayor prestigio en salud. Originada en EE.UU., evalúa hospitales bajo estándares unificados globales con un fuerte foco en seguridad del paciente y mejora continua. Es la elección habitual de clínicas chilenas que buscan posicionarse en turismo médico o atender aseguradoras internacionales.
ISQua (International Society for Quality in Healthcare)
ISQua no acredita directamente, sino que acredita a otras entidades acreditadoras. Tener la propia entidad acreditadora con sello ISQua agrega un nivel adicional de confianza al proceso.
ACHS (Australian Council on Healthcare Standards)
Estándar australiano con presencia creciente en Asia-Pacífico. Menos común en Latinoamérica pero ocasionalmente adoptado por instituciones con vínculos académicos australianos.
Acreditaciones específicas por especialidad
Existen acreditaciones especializadas: ESC (cardiología), ASCO (oncología), ACR (radiología), entre muchas otras. Son sellos sectoriales que complementan la acreditación general institucional.
JCI no reemplaza la acreditación nacional
Una pregunta frecuente: ¿si tengo JCI, debo acreditarme también en Chile? La respuesta es sí. JCI es complementaria pero no sustituye la acreditación nacional para acceder a GES, FONASA o convenios con Isapres. Lo habitual en Chile es tener primero la acreditación nacional y luego perseguir JCI como sello de excelencia.
Estado actual de la acreditación en salud en Chile
El Sistema Nacional de Acreditación lleva más de 15 años de operación con resultados mixtos. La cobertura ha avanzado pero queda terreno por cubrir, especialmente en establecimientos pequeños y servicios de apoyo.
- Hospitales públicos de alta complejidad: cobertura cercana al 90%, pero con renovaciones frecuentemente atrasadas.
- Clínicas privadas urbanas grandes: cobertura prácticamente universal en regiones metropolitanas.
- Centros de mediana complejidad: cobertura del 60-75%, con brechas significativas en regiones extremas.
- Atención primaria pública (CESFAM): cobertura creciente pero aún incompleta, con énfasis del MINSAL en cerrar brechas.
- Servicios de apoyo (laboratorios, imagenología): cobertura más baja, especialmente en pequeños prestadores independientes.
El Registro Público de Prestadores Acreditados de la Superintendencia de Salud permite consultar el estado vigente de cualquier prestador. Es un recurso útil tanto para pacientes como para aseguradoras y compradores corporativos.
Errores comunes que rechazan la acreditación
La experiencia de evaluadores y consultores permite identificar patrones recurrentes en los procesos que terminan en no acreditación o acreditación con observaciones graves. Conocerlos es una forma directa de prevenirlos.
- Iniciar el proceso demasiado tarde: intentar acreditarse en 6-9 meses sin preparación previa. La regla práctica es 18-24 meses mínimo desde decisión hasta evaluación.
- Tratarla como proyecto exclusivo de calidad: sin involucramiento del directorio, dirección médica y jefaturas de servicio, los procesos no se sostienen en el tiempo.
- Documentar protocolos sin implementarlos: los manuales perfectos sin uso real son detectados de inmediato por los evaluadores en entrevistas al personal.
- Subestimar la capacitación: el personal debe conocer los protocolos en su rol; no basta con que existan en un repositorio. Plan de capacitación debe alcanzar al menos 80% del personal con evaluación documentada.
- Registros clínicos incompletos: ficha sin consentimiento informado firmado, sin nota operatoria, sin epicrisis. Es uno de los hallazgos más frecuentes en hospitales no acreditados.
- Ausencia de trazabilidad: medicamentos sin trazabilidad por lote, dispositivos implantables sin registro al paciente, eventos adversos sin sistema de reporte.
- Indicadores de calidad declarados sin medición: definir indicadores en papel pero no recolectar datos ni revisarlos en comités.
- Mantención correctiva en lugar de preventiva: equipamiento crítico (anestesia, ventilación, desfibriladores) sin mantenimiento preventivo documentado.
- Plan de emergencias desactualizado: simulacros antiguos, líderes de emergencia desvinculados, planos no actualizados tras remodelaciones.
- Confundir autorización SEREMI con acreditación: creer que estar autorizado equivale a estar acreditado. Son procesos distintos.
- Comité de calidad inactivo: sin actas regulares, sin seguimiento de indicadores, sin gestión de eventos centinela.
- No hacer simulacros previos: llegar a la evaluación sin haber simulado entrevistas, recorridos y revisiones documentales con un consultor externo.
El rol de la trazabilidad en la acreditación
La trazabilidad de medicamentos y dispositivos médicos es uno de los componentes con mayor peso en los estándares de acreditación, particularmente en los ámbitos de Gestión Clínica (GCL 2.3 y 2.4), Seguridad del Equipamiento y Registros. Su ausencia o debilidad es causa frecuente de hallazgos en evaluaciones.
Los hospitales que llegan a la acreditación con sistemas de trazabilidad robustos tienen 3 veces menos hallazgos en los ámbitos clínicos que los que improvisan registros manuales en planillas.
Análisis de 80 procesos de acreditación, Chile 2018-2024
Los evaluadores verifican específicamente:
- Trazabilidad de dispositivos médicos implantables hasta el paciente, según Norma 226 y Norma 247.
- Gestión de medicamentos de alto riesgo con registro lote-paciente.
- Capacidad de respuesta ante recalls en menos de 72 horas.
- Control de fechas de vencimiento con gestión FEFO documentada.
- Trazabilidad de equipamiento crítico con bitácoras de mantención preventiva.
Por esta razón, la implementación de un sistema de trazabilidad institucional es uno de los proyectos más rentables para preparar acreditación: cubre múltiples estándares simultáneamente y genera la evidencia documental que los evaluadores necesitan.
Glosario de términos clave
Vocabulario esencial de acreditación en salud
Proceso de evaluación externa periódica que verifica el cumplimiento de estándares de calidad asistencial definidos por la autoridad sanitaria. En Chile la regula la Superintendencia de Salud.
Establecimiento de salud que entrega prestaciones (hospital, clínica, laboratorio, centro ambulatorio). Se distingue del prestador individual (profesional en consulta privada).
Empresa privada autorizada por la Superintendencia de Salud para realizar la evaluación en terreno y emitir el informe técnico que sustenta la resolución de acreditación.
Criterio evaluable definido por la Superintendencia que describe un nivel mínimo de calidad asistencial. Los estándares se agrupan en 9 ámbitos.
Instrumento operativo utilizado por los evaluadores en terreno para verificar el cumplimiento de cada elemento medible asociado a un estándar.
Organismo público creado por la Ley 19.937 que regula el sistema de acreditación, autoriza a las entidades acreditadoras y mantiene el Registro Público de Prestadores Acreditados.
Secretaría Regional Ministerial de Salud. Otorga la autorización sanitaria de funcionamiento (proceso distinto e independiente de la acreditación).
Garantías Explícitas en Salud (Plan AUGE). Conjunto de 87 patologías priorizadas con garantías de acceso, calidad, oportunidad y protección financiera. Solo prestadores acreditados pueden ejecutar prestaciones GES con financiamiento FONASA.
Documento técnico publicado por la Superintendencia con los estándares específicos para cada tipo de prestador (atención cerrada, abierta, laboratorio, etc.).
Permiso otorgado por la SEREMI de Salud para que un establecimiento opere. Es requisito previo a la acreditación pero no la reemplaza.
Daño no intencional al paciente derivado de la atención sanitaria. Su gestión es estándar evaluado en acreditación (ámbito de Gestión Clínica y Mejoramiento Continuo).
Listado oficial de la Superintendencia de Salud, consultable en línea, con el estado vigente de acreditación de todos los prestadores institucionales del país.
Preguntas Frecuentes sobre Acreditación en Salud
¿Qué es la acreditación en salud?
La acreditación en salud es un proceso de evaluación externa mediante el cual una entidad acreditadora autorizada por la Superintendencia de Salud verifica si un prestador institucional cumple con los estándares de calidad y seguridad del paciente definidos por la autoridad sanitaria. En Chile fue establecida por la Ley 19.937 y reglamentada por los decretos 15/2007 y 18/2009. Es un sello que certifica que la institución opera bajo estándares de calidad reconocidos.
¿Es obligatoria la acreditación en salud en Chile?
Legalmente la acreditación es voluntaria, pero en la práctica es obligatoria para operar en el sistema sanitario chileno. Es requisito indispensable para suscribir convenios GES/AUGE con FONASA, para mantener convenios con Isapres, para participar en licitaciones públicas y para realizar ciertas prestaciones de alta complejidad. Un prestador no acreditado pierde acceso al financiamiento del Plan AUGE, que cubre 87 patologías garantizadas.
¿Cuánto dura la acreditación en salud? ¿Cada cuánto se renueva?
La acreditación en salud tiene una vigencia de 3 años desde la fecha de su otorgamiento. Antes del vencimiento, el prestador institucional debe iniciar un nuevo proceso de acreditación con una entidad acreditadora autorizada. Durante el período de vigencia, la Superintendencia de Salud puede realizar auditorías de seguimiento para verificar el mantenimiento de los estándares. La preparación para la reacreditación debe iniciarse al menos 12 meses antes del vencimiento.
¿Cuánto cuesta acreditar un hospital o clínica en Chile?
El costo total de acreditación combina dos componentes: el arancel pagado a la entidad acreditadora (entre $3 y $35 millones CLP según tamaño y complejidad) y la inversión interna en preparación, capacitación y mejoras (típicamente $20-150 millones CLP). Un consultorio pequeño puede acreditarse con $5-10 millones, una clínica mediana con $25-60 millones y un hospital de alta complejidad supera los $100 millones. La preparación toma entre 12 y 24 meses.
¿Qué pasa si un hospital no acredita?
Las consecuencias de no acreditarse incluyen: pérdida de convenios GES/AUGE con FONASA, restricción para suscribir o renovar convenios con Isapres, exclusión de licitaciones públicas y ciertos convenios privados, imposibilidad de realizar prestaciones de alta complejidad cubiertas por garantías GES, deterioro reputacional frente a pacientes y aseguradoras, y mayor riesgo legal en eventos adversos por falta de evidencia de estándares de calidad. En la práctica, un prestador no acreditado pierde aproximadamente el 40-70% de su mercado potencial.
¿Quién acredita en Chile? ¿Es la Superintendencia de Salud?
La Superintendencia de Salud no acredita directamente; define los estándares, autoriza a las entidades acreditadoras y mantiene el registro público de prestadores acreditados. Las acreditaciones las ejecutan empresas privadas independientes autorizadas por la Superintendencia, conocidas como entidades acreditadoras. Estas entidades realizan la evaluación en terreno, redactan el informe y emiten la recomendación. La Superintendencia de Salud emite la resolución final de acreditación. La SEREMI de Salud no participa en el proceso de acreditación, sino en la autorización sanitaria del establecimiento.
¿Cuál es la diferencia entre acreditación y certificación hospitalaria?
La acreditación en Chile es un proceso oficial regulado por la Superintendencia de Salud que evalúa cumplimiento de estándares mínimos definidos por la autoridad sanitaria, con efectos legales y contractuales (acceso a GES, convenios). La certificación es un proceso voluntario contra normas internacionales (ISO 9001, JCI, ISQua) sin efectos regulatorios directos en Chile, generalmente más exigente y con foco en mejora continua. Una institución puede tener ambas: acreditación nacional para operar en GES y certificación internacional como diferenciador competitivo.
¿Qué prestadores deben acreditar en salud?
Los prestadores institucionales que pueden acreditarse incluyen: hospitales públicos y privados, clínicas, centros ambulatorios complejos, centros de diálisis, laboratorios clínicos, servicios de imagenología, servicios de quimioterapia, servicios de esterilización, centros de salud familiar (atención primaria) y unidades de hemodinamia. Cada tipo de prestador tiene un manual de estándares específico publicado por la Superintendencia de Salud. Los prestadores individuales (médicos en consulta privada) no acreditan; ellos solo se inscriben en el Registro Nacional de Prestadores Individuales.
¿Qué evalúan los acreditadores en salud?
Los acreditadores evalúan nueve ámbitos: Dignidad del Paciente, Gestión Clínica, Acceso/Oportunidad/Continuidad de la atención, Competencias del Recurso Humano, Registros, Seguridad del Equipamiento, Seguridad de las Instalaciones, Servicios de Apoyo, y Mejoramiento Continuo. Cada ámbito contiene componentes y elementos medibles concretos. Verifican documentación de procesos, capacitación, indicadores, resultados de pacientes, infraestructura, equipamiento, registros clínicos y trazabilidad de medicamentos y dispositivos médicos.
¿Cuánto se demora el proceso de acreditación?
El proceso completo, desde la decisión de acreditarse hasta obtener la resolución, toma entre 18 y 36 meses. Las fases son: autoevaluación y diagnóstico (3-6 meses), implementación de mejoras y cierre de brechas (6-18 meses), solicitud formal y selección de entidad acreditadora (1-2 meses), visita de evaluación en terreno (3-7 días), informe del acreditador (4-8 semanas) y resolución final de la Superintendencia (8-12 semanas adicionales). La visita de evaluación es solo el último paso de un trabajo prolongado.
¿Qué hace la Superintendencia de Salud en acreditación?
La Superintendencia de Salud cumple cuatro roles: define los estándares de acreditación a través de manuales por tipo de prestador, autoriza y supervisa a las entidades acreditadoras (auditorías de calidad, retiro de autorización), emite las resoluciones finales de acreditación con base en informes del acreditador, y mantiene el Registro Público de Prestadores Acreditados consultable en línea. Adicionalmente fiscaliza el cumplimiento durante la vigencia y puede revocar la acreditación ante incumplimientos graves.
¿Sirve la acreditación internacional como JCI en Chile?
La acreditación internacional (Joint Commission International, ISQua, ACHS Australia) tiene valor reputacional, financiero internacional y como diferenciador comercial, pero no reemplaza a la acreditación nacional chilena para acceder a convenios GES o FONASA. Una clínica con JCI igualmente debe acreditarse en Chile bajo los estándares de la Superintendencia. Lo habitual en Chile es tener ambas: acreditación nacional como requisito legal y JCI como sello de excelencia internacional para atraer pacientes extranjeros y aseguradoras globales.
Conclusión: la acreditación como puerta de acceso al sistema
La acreditación en salud en Chile dejó de ser una opción para convertirse en la puerta de acceso al sistema sanitario regulado. Sin ella no hay convenios GES, no hay licitaciones, no hay redes preferentes ni alta complejidad. Más allá de la obligación normativa, su valor real está en disciplinar la operación clínica con estándares verificables, y en construir la confianza pública que sostiene a una institución de salud. La preparación es exigente y costosa, pero el costo de no acreditarse es siempre mayor. En Hemodynamics ayudamos a hospitales y clínicas chilenas a preparar y mantener su acreditación con sistemas de gestión de dispositivos médicos y trazabilidad TRACE que cubren los estándares de calidad asistencial exigidos por la Superintendencia de Salud. Si te preparas para acreditar o reacreditar, también recomendamos revisar nuestra guía específica sobre checklist de trazabilidad para acreditación y la preparación para auditorías ISP.